Как правило, желтуха у появившихся на свет младенцев на протяжении первых трёх суток жизни является «пограничным состоянием», то есть носит физиологический характер и не требует принятия мер. Опасность заболевания заключается в вероятности развития патологической желтухи (билирубиновой энцефалопатии), так как в этот период уровень непрямого (свободного) билирубина в кровяной сыворотке возрастает.
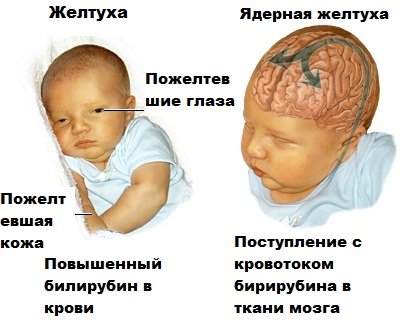
Ядерная желтуха – явление, отмечающееся лишь на этапе новорожденности, которое в будущем может привести к ДЦП (детский церебральный паралич) или к ярко выраженной умственной отсталости. Билирубин токсичен, а степень влияния вредных веществ зависит от его количества в ткани мозга и от длительности гипербилирубинемии. Поэтому врач, под наблюдением которого находится ваш ребенок, должен сразу определить индивидуальную предельную концентрацию билирубина у младенца с желтухой, чтобы предвидеть возможное увеличение его количества.
Билирубин у новорожденных: норма
Всего выделяют около 50 болезней, симптомом которой является пожелтение кожи. У взрослых окрашивание кожных покровов происходит в том случае, если концентрация билирубина составляет больше 34 мкмоль/л, а у младенцев уровень общего билирубина зависит от срока беременности: у доношенных- от 70 мкмоль/л, у недоношенных – 50 мкмоль/л.
Желтуха у новорожденных: причины желтушки
Желтуха (иктеричность) характеризуется желтой пигментацией верхних слоев кожи и склер (белковых оболочек глаз), что происходит из-за повышенного процента билирубина в крови (гипербилирубинемией).
Черты билирубинового обмена у детей
Итак, повышенный выброс билирубина у младенцев связан с деструкцией плодового (фетального) гемоглобина. Во время родов происходит выброс огромного количества гемоглобина в кровь ребенка, а печень новорожденного не способна к его связыванию (конъюгации). В норме процесс связывания билирубина активизируется за временной промежуток от нескольких часов до пары дней после родов. Конъюгирующая система усиливает свою интенсивность постепенно, достигая естественного уровня к 3-4 неделе.
Билирубиновый обмен – процесс, который постоянно протекает в теле любого человека. Формируется билирубин в результате процесса разрушения гемоглобина в стареющих эритроцитах. В здоровом организме каждые сутки образуется примерно 80-85% билирубина, при этом 15-20% синтезируется в печени и костном мозге. После того, как эритроциты достигают предела своего естественного срока существования, а это около 120 суток, начинается выброс гемоглобина, от которого на сначала открепляется глобин, а затем из гема (оставшаяся часть небелкового происхождения) путём биохимических реакций формируется непрямой (свободны) билирубин, который по своим свойствам является жирорастворимым.
Эта форма билирубина, попадая в кровяное русло, соединяется с альбуминами (белками), после чего перемещается к печени, клетки которой (гепатоциты) захватывают его молекулу, и превращает в другую форму, которая связана с ферментами. В этом состоянии билирубин водорастворим, и именуется «прямой» или «связанный». Следующая станция билирубина после печени – кишечник, при этом происходит смена цвета стула (он становится тёмным). Небольшой процент связанного (прямого) билирубина смешивается с общим током крови и выходит из организма через почки, после чего моча приобретает оттенок, близкий к желтому. В целом, билирубин – это пигмент, имеющий две фракции: свободную (признак – ярко-желтый оттенок) и связанную (серо-желтый цвет).
При рождении ребенка экскреторная функция печени достаточно снижена, так как сама экскреторная система не достигла зрелости: желчных капилляров мало, они крайне узкие. Элиминирующая способность экскреторной системы печени младенца достигает зрелости к завершению первого месяца жизни. Кишечный обмен веществ у детей своеобразен. Он способствует возврату части связанного билирубина в кровь, чем сохраняет гипербилирубинемию. У младенцев от 80 до 90% билирубина находится в свободной (непрямой) фракции.
Разновидность желтухи
В зависимости от соотношения фракций билирубина в крови выделяют:
- непрямую (неконъюгированную) гипербилирубинемию, когда концентрация билирубина составляет более 85% от общего количества;
- прямую (конъюгированную) гипербилирубинемию (в этом случае содержание билирубина больше 15%)
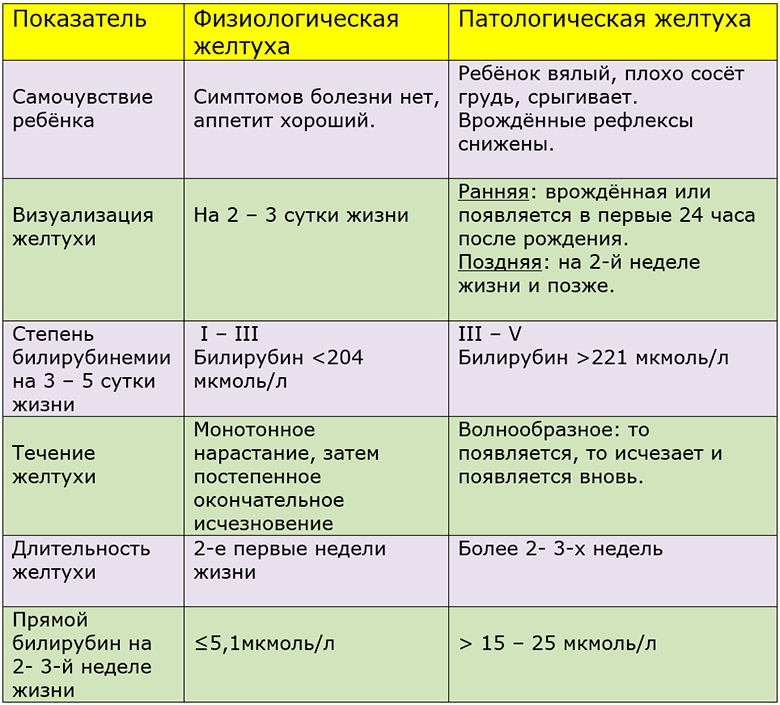
Физиологическая желтуха
Такие варианты повышенного билирубина у младенца называются — неконъюгированные (непрямые) билирубинемии.
Транзиторная (или физиологическая) желтуха – появляется у младенцев в первые дни жизни, при том именно желтушность кожи встречается у 60% доношенных и 80% недоношенных детей. Желтый оттенок кожа дает на второй-третий день, когда непрямой билирубин достигает концентрации, равной 51-60 мкмоль/л у доношенных детей и 85-103 мкмоль/л у недоношенных. Во время перенесения физиологической желтухи проявляются такие особенности обмена веществ:
- резкий выброс эритроцитов при родах;
- высокий уровень фетального гемоглобина;
- быстрая деструкция гемоглобина в послеродовой период;
- недостаток связующих ферментов печени.
Базовые клинические характеристики физиологической желтухи:
- возникает спустя 48 часов с момента появления на свет (в некоторых случаях – на вторые сутки);
- увеличение процентного содержания билирубина (не доходит до предельных значений, то есть не может вызвать ядерную желтуху);
- общее состояние ребенка удовлетворительно.
Выделяют две фазы физиологической желтухи. Первая фаза длится 5 дней. В этот период уровень свободного билирубина стремительно возрастает. Во время второй фазы концентрации непрямого билирубина постепенно снижаются до 50 мкмоль/л и меньше, что является нормой. Это происходит к 11-14дню жизни, иногда длится до 1 месяца. Это зависит от физиологических особенностей ребенка и от типа вскармливания. Следует помнить, что грудное молоко может стать причиной задержки пожелтения кожных покровов.
При физиологической желтухе первым делом изменяет цвет лицо и шея, а затем туловище и конечности. Сходит же желтый пигмент в противоположном направлении: конечности, туловище, лицо. Если физиологическая желтуха усиливается, и срок ее продлевается, что это может свидетельствовать о нехватке материнского молока (желтуха грудного вскармливания) или же о воздействии некоторых свойств молока (желтуха грудного молока). Первый тип желтухи проявляется, если процесс грудного вскармливания организован неправильно, в большей степени из-за недостатка грудного молока. Первые несколько дней младенцы, которые питаются исключительно грудным молоком, как правило, получают меньше молока и жидкости, чем в тех случаях, когда питание основана на заменителях грудного молока.
На 4-5 сутки жизни концентрация билирубина наиболее высокая. Профилактические меры и лечение должны основываться на совместном пребывании в палате и прикладывание к груди «по сигналу» ребенка, а не по расписанию. Желтуху от материнского молока нельзя считать патологией. Она связана с реакцией детского организма на жиры, находящиеся в грудном молоке. Её основные характеристики:
- если ребенок не чувствует недостатка в молоке матери, то желтуха появляется и резко усиливается (на 3-7 сутки жизни);
- концентрация билирубрина в кровяной сыворотке выше 12% (184 мкмоль/л), но не более 360 мкмоль/л; случаев ядерной желтухи не наблюдается;
- если прекратить грудное вскармливание (на 24-28 ч), то это ожжет стать причиной резкого снижения концентрации билирубина и к пассивности желтухи;
- если ребенок все ее питается грудным молоком, то желтуха продлится 4-6 недель, а потом пойдет на спад; к 12-16 неделе количество билирубина в крови нормализуется.
Характер гипербилирубинемии, связанной с молоком матери, доброкачественен, поэтому кормление грудью нельзя прекращать.
Гемолитическая желтуха новорожденных
Помимо физиологической желтухи, существует и патологическая, которая связана с высокими концентрациями общего и непрямого билирубина. Это ведет к осложнениям в виде ядерной желтухи. Как правило, патологическая желтуха проявляет себя одним или несколькими признаками:
- патология уже заложена при рождении или возникает в первые сутки послеродового периода;
- влечет за собой разрушение эритроцитов крови, спленомеглию, бледность кожных покровов;
- у недоношенных детей длится больше 2 недель, у доношенных – неделю;
- волнообразное нарастание желтизны кожи и слизистых оболочек;
- концентрация непрямого билирубина больше 220 мкмоль/л;
- предельный процент прямого билирубина превышает 25 мкмоль/л.
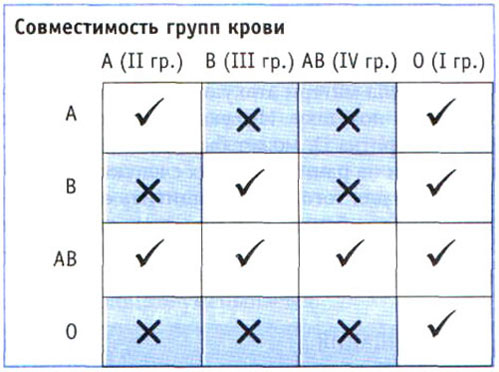
Гемолитическая анемия у детей, которая связана с избытком билирубина из-за усиленного распада эритроцитов, — результат несовместимости плода и материнского организма (групповой или Rh). Несовпадение групп крови может быть такова: у ребенка вторая или третья группа, а у матери первая. Аналогичная ситуация возникает при несовместимости по антигену Rh: резус-положительная кровь ребенка и отрицательный резус-фактор в материнской крови.
К плоду проникают материнские антитела, которые выработаны к одному из этих показателей в предыдущую беременность . Поэтому во время беременности проводятся процессы иммунопрофилактики, благодаря чему уменьшилось количество детей с осложнениями гемолитической болезни, связанной с резус-конфликтом. В первые сутки после родов, при наличии гемолитического заболевания, желтуха проявляет свои симптомы, при этом наблюдается падение гемоглобина, а печень становится гипертрофированной. Гемолитическая болезнь увеличивает опасность возникновения ядерной желтухи (при разности резус-факторов – 2-3 суток, а при несовместимости по группе крови – 3-4 суток).
Симптомы гемолитической желтухи
Как проявляется гемолитическая желтуха?
- заторможенная реакция, вялость, сонливость;
- сосательный рефлекс угнетён;
- раздражительность, монотонный крик;
- мышечная гипертония;
- судороги, брадикардия, остановка дыхательных процессов, резкий крик, кома (на последних стадиях).
Последствия гемолитической желтухи
Ядерная желтуха приводит к неврологическим проблемам, умственной отсталости, задержки развития моторики, ДЦП, падению зрения, инвалидности.
Желтуха, которая является последствием гемолиза, может проявиться при обострении некоторых врожденных инфекционных заболеваний, таких как краснуха, герпес, сифилис, токсоплазмоз, цитомегалия, листериоз, а также может сигнализировать о развитии неонатального сепсиса. В более редких случаях, в этот период выявляются могут выделяться семейные заболевания: болезнь Минковского-Шоффара, гемоглобинопатии, эритроцитарные энзимопатии. Наряду с ними стоят и негемолитические факторы, которые влияют на продукцию билирубина. Это, например, синдром заглоченной крови, кефалогематомы, другие массивные кровоизлияния, неонатальная полицитемия (когда в венозной крови концентрация гематокрита, то есть того объема крови, который содержит эритроциты, превышает 70%).
Нарушение процесса соединения билирубина может быть следствием заболеваний, передающихся по наследству (например, синдромы Криглера-Найяра и Жильбера). При первом синдроме желтуха проявляет себя на 2-3 дне жизни и прогрессирует к 5-8 дню (содержание непрямого билирубина больше 340 мкмоль/л). Опасность заключается в растущем риске развития ядерной желтухи. Что касается синдрома Жильбера, то желтуха проявляет себя практически незаметно (8-120 мкмоль/л), не ухудшая общего состояния и не приводя к патологической желтухе. Признаки могут наблюдаться, начиная со вторых суток жизни, а также на любом этапе жизни вплоть до 10 лет. Интенсивность при этом нестабильна и может изменяться с течением времени.
Прямая (конъюгированная) гипербилирубинемия
Это состояние у младенцев является следствием сбоев в функционировании печени и желчного пузыря, что может объясняться спецификой желчных путей и печени у новорожденного. Прямая гипербилирубинемия может возникать как проявление заболеваний гепатобилиарной системы, а также иметь внепеченочное происхождение, то есть быть следствием соединения некоторых аномальных черт перинатального периода.
Вне зависимости от того, то повлияло на развитие гипербилирубинемии, в основе механизма лежит неонатальный холестаз, то есть сокращение количества поступаемой в двенадцатиперстную кишку желчи и собирание ее в желчных протоках и пузыре, что приводит к прямому поступлению билирубина в кровь. При холестазе не происходит блокирование желчных путей. При холестазе у новорожденных наблюдается нормальное функционирование печени.
Холестаз – следствие желтухи, которое возникает у новорожденных при активной работе печени по выведению билирубина и накоплению его в желчном пузыре и протоках. За счет сбоев в функционировании печени и органов желчеобразования, желтуха усиливается, проявляя себя зеленоватым оттенком, гипертрофированной печенью, обесцвечиванием (ахолией) стула, мочей темного цвета.
Этот синдром может также подтверждаться лабораторными методами. Во-первых, увеличивается содержание холестерина и других веществ в биохимическом анализе крови. Во-вторых, содержание прямого билирубина увеличивается на 15-20% от общего количества. Постановка окончательного диагноза производится только после исключения аномалии гепатобилиарной системы.
Возможные причины неонатального гепатита:
- вирусные заболевания (краснуха, вирусы Коксаки, герпес, цитомегаловирус, гепатит B, C, иногда A;
- бактериальные, вызванные проникновением в организм возбудителей сифилиса, туберкулёза, листериоза);
- паразиты (микоплазмы, токсоплазмы).
Возбудителем неонатального гепатита могут быть и другие бактерии. Как правило, это заболевание считается проявлением гениральнованной инфекции. Самая распространенная форма неонатального гепатит – гепатит В. Этот вирус можно предупредить, если вовремя провести вакцинацию детей, которые родились от матерей-носителей.
Характерные симптомы:
- снижение аппетита;
- незначительное увеличение веса;
- вспучивание живота;
- отсутствие энергии;
- геморрагический синдром;
- повышение температуры тела;
- малокровие;
- лейкоцитоз;
- тромоцитопения;
- повышенная СОЭ (скорость оседания эритроцитов)
- нейтрофилез с переходом к миелоцитам в лейкоцитарной формуле.
Гепатитам также свойственно:
- гипертрофированный размер печени;
- увеличенные концентрации аланинаминотрасферазы (АЛТ) и аспарагинаминотрасферазы (АСТ), то есть печеночных фракций (определяется биохимическим анализом крови);
- повышение щелочной фосфатазы;
- изменение оттенка кожных покровов до зеленовато-серого.
Наличие этих признаков – свидетельство неонатального гепатита.
Билиарная атрезия (атрезия желчных путей)
Атрезия желчных путей – главный фактор, обуславливающий печеночную недостаточность в детей в раннем возрасте. Если желчный пузырь и протоки отсутствуют, то билирубин скапливается в печеночных клетках, нарушая функционирование печени и проникая в кровь. Признак атрезии желчных путей – интенсивно развивающаяся желтуха. Этот диагноз в наше время считается основным показателем для пересадки печени.
Другие причины механической желтухи – аномалии развития желчевыводящих протоков (вне- и внутрипочечная атрезия желчных ходов, нарушения в анатомическом строении желчного пузыря, поликистоз, артериопеченочная дисплазия, некоторые наследственные заболевания). Данное заболевание также может быть обусловлено образовавшейся опухолью, которая сдавливает желчные протоки с внешней части, или иными образованиями в брюшной полости. При врожденной желчнокаменной болезни часто встречается обтурация желчного протока. В период новорожденности, могут проявляться и семейные разновидности холестаза.
Итак, желтуха – первый признак аномалии развития при билиарной атрезии. Желтуха динамично развивается, при этом влечет за собой зуд, который становится причиной раздражительности у детей. Печень постепенно увеличивается в размерах, стул становится частично или полностью обесцвечивается.
Желтуха новорожденного: лечение
Схема лечения гипербилирубинемии:
- Ликвидировать первопричины, по которым произошло патологическое увеличение концентрации билирубина в крови;
- Предотвратить дальнейшее возрастание количества билирубина;
- Использовать соответствующие методы, основными из которых являются фототерапия и заменное переливание крови; остальные способы считаются малоэффективными.
Как правило, курс лечения данного заболевания назначается и проводится в роддоме, однако каждый специалист в сфере медицины должен быть вооружен информацией об этих способах лечения.
Операция заменного переливания крови
Гемоличическая болезнь у младенцев, которая стала следствием резус-конфликта или несовместимостью по группе крови, — показание к переливанию крови. На данный вердикт также влияет совокупность таких факторов:
- сбор анамнеза;
- изучение итогов анализа крови на антитела;
- исследование того, как проявляет себя болезнь при концентрации билирубина, выходящей за пределы 17 мкмоль/л в час.
- ситуация, при которой концентрация билирубина ниже 110 г/литр (в пуповинной крови).
Лампа для новорожденных: фототерапия при лечении желтухи
Неонатальная желтуха лечится методом фототерапии уже на протяжении 30 лет. За все это время не было никаких побочных эффектов. Впервые этот способ уменьшения проявлений желтухи, связанный с использованием естественного (солнечного) света и искусственного освещения, появляется в 1958 году. С этого момента фототерапия становится главным методом лечения желтухи у младенцев, который активно используется во всем мире. Изначально билирубин в непрямой его фракции – достаточно токсичное для головного мозга вещество. Под влиянием света опасный жирорастворимый билирубин превращается в водорастворимый, который не угрожает здоровью.

Чем больший процент поверхности тела находится под действием освещения, тем меньше токсинов остается. Поэтому во время процедуры ребенок должен быть обнаженный, но не должен мерзнуть (для поддержания нужной температуры используются кувезы). Воздействие синей фракции освещение может негативно сказаться на зрении и репродуктивной функции в будущем, поэтому глаза и половые органы должны быть прикрыты. Процедура фототерапии длится от одних до нескольких суток.
Её длительность зависит от того, как быстро снижается уровень билирубина. Фототерапия проводится в том случае, если уровень токсичности непрямого билирубина стремительно повышается. Данный метод противопоказан, если желтуха носит обтурационный характер, а также при болезнях печени.
Лечение желтушки новорожденных методом инфузионной терапии
Так как непрямой билирубин в своей жирорастворимой фракции имеет токсическое действие, то простым введением растворов на основе глюкозы его концентрацию снизить невозможно. Инъекционное введение раствора в организм новорожденного возможно при наличии таких показаний:
- рвота, срыгивание;
- потеря жидкости как следствие фототерапии;
- сепсис, гастроэнтерит и другие состояния, требующие инфузионной терапии.
Неактуальные методы лечения:
- Индукция печёночных ферментов с использованием фенобарбитала
Сейчас лечение желтухи фенобарбиталом не назначается.
- Методы, направленные на уменьшение печеночно-кишечной циркуляции билирубина.
Лекарственных препаратов, которые могли бы снизить кишечно-печеночную циркуляцию, не существует. В литературы нередко описываются различные опыты, связанные с изучением препаратов для улучшения кишечно-печеночной циркуляции. К ним причисляют агар, холестерамин, активированный уголь, эссенциале-форте и другие, однако научных обоснований и доказательств их эффективности нет.
Обследование на предмет развития гипербилирубинемии у новорожденного должно быть проведено тщательно, особенно в том случае, когда усиливается желтизна или бледность кожи, оттенок желтушности модифицируется, общее состояние ухудшается.
Уход за ребенком с желтухой
На третьи сутки, когда ребенка выписывают из поликлиники, рекомендуется провести осмотр в домашних условиях. Первый такой осмотр нужно сделать тогда, когда ребенок достигнет возраста 5 суток, а последующие – до 10 суток жизни, так как до этого периода новорожденному угрожает окрашивание мозга билирубином. Более того, в это время младенец наиболее подвержен разнообразным заболеваниям, которые содержат симптомы гипербилирубинемии. Это, например, холестаз, гепатит и другие состояние, которые требуют немедленного обращения к специалисту. Осматривать ребенка может проводить медсестра, после чего все результаты должны быть сообщены врачу, которые ведет вашего ребенка. Это необходимо для того, чтобы наблюдение за ребенком на первом периоде его жизни было рациональным и обоснованным.
На какие вопросы необходимо дать ответы:
- Дата первого проявления желтухи.
- Характеристики общего состояния ребенка.
- Оттенок кожных покровов.
- Изменение размеров печени и селезенки.
- Цвет мочи и кала.
- Наличие геморрагических явлений.
В медицинской карте ребенка должна регулярно отмечаться динамика общего состояния ребенка во время каждого посещения (5, 7 и 10 дни). Другие моменты, которые следует зафиксировать, — тип вскармливания, наличие срыгиваний и их характер, оттенки мочи и кала, состояние печени и селезенки.
В амбулаторных условиях оценку содержания билирубина проводят с помощью шкалы Камера (при физиологической желтухе). Кожные покровы динамично окрашиваются сверху вниз (уменьшение же желтушности проходит наоборот: снизу вверх). Выделяют такие зоны окрашивания:
- 1 зона (лицо и шея) – 100 мкмоль/л;
- 2 зона(лицо, шея, туловище до линии пупка) – 150 мкмоль/л;
- 3 зона (лицо, шея, туловище полностью до голеней) – 200 мкмоль/л;
- 4 зона (тело полностью, кроме стоп и ладоней) – 250 мкмоль/л;
- 5 зона (все тело, включая ладони и стопы) – более 250 мкмоль/л.
Желтизна в 4 и 5 зонах – подозрительный фактор, особенно если он проявляет себя до 10-х суток жизни, когда состояние может усугубиться билирубиновой энцефалопатией. Измерение качественных признаков желтухи с использованием шкалы Крамера рекомендуется проводить во время каждого посещения. Это позволит лучше отслеживать характер течения болезни: если динамика процесса уменьшается, то все идет правильно, а если нарастает – необходимо незамедлительно обратиться к врачу. Оценка степени окрашивания кожных покровов проводится при естественном освещении, при этом ребенок должен быть раздет, а врач будет осуществлять легкое нажатие на кожу.
Медицинская карточка ребенка должны быть заполнена примерно так:
«Возраст ребенка – 6 дней (3-й осмотр в домашних условиях»). Желтуха началась на втором дне жизни. Общее самочувствие в норме, пассивности у ребенка не наблюдается. Просыпается после разворачивания, сразу потягивается и принимает позу эмбриона. Питается исключительно грудным молоком, кормление осуществляется по сигналу ребенка. Прикладывание к груди не вызывает нареканий, срыгивание происходит редко, не нарастая с течением времени. Общий фон кожи имеет розовый оттенок, поверх него – желтоватый пигмент. Не прогрессирует. Согласно шкале Крамера – 2 зона. Печень увеличилась на 0.5 см, край нетвердый, селезенка не прощупывается. Стул желтовато-зеленоватый, выделяется регулярно, после каждого кормления. Моча светлая. Таким образом, протекание желтухи у ребенка удовлетворительно».
Такое описание предоставляет полную информацию о ребенке, дает возможность выбрать правильную тактику его ведения и лечения.
Транскутанный способ измерения уровня билирубина
Этот метод – альтернатива шкале Крамера. В его основе лежит вычисление билирубинового индекса. Он был создан и включен в медицинскую методологию на базе наблюдений за изменением цвета кожи и увеличении концентрации билирубина. Для этого были изобретены специальные неинвазивные приспособления, которые служат для выявления билирубина через кожу (транскутанным способом).
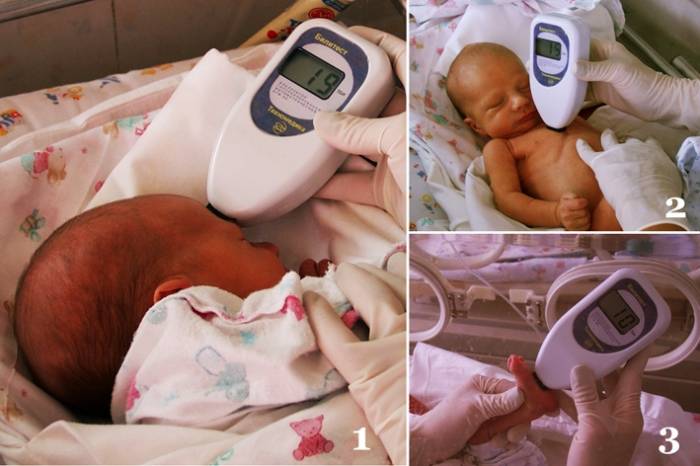
Между уровнем билирубина в коже и в крови существует прямая зависимость. Цвет билирубина – ярко-желтый, при этом цвет кожи меняется в зависимости от колебаний концентрации билирубина в сыворотке крови. Так как стандартное значение содержания билирубина в коже не может быть определено, то приспособления для определения этого показателя показывают результат в условных единицах, которые именуют «транскутанным билирубиновым индексом».
Преимущества данного способа:
- этот метод лёгок в применении и доступен;
- прибор имеет небольшой размер;
- измерения возможны в больших количествах как медицинским работником, так и родителями;
- метод является безболезненным для ребенка, вне зависимости от различных показателей (масса тела, возраст);
- дает возможность держать под контролем протекание болезни, следить за ее динамикой;
- прибор можно использовать в домашних условиях.
Обратите внимание!
Методом транскутанной билирубинометрии можно отследить содержание билирубина в дерме, но не в крови. Именно поэтому этот способ позволяет лишь наблюдать за динамикой протекния гипербилирубинемии.
Показания для госпитализации:
- общее состояние ребенка ухудшилось;
- количество билирубина в литре сыворотке превышает 200 мкмоль и не уменьшается;
- нарастание билирубина по шкале Крамера (до 3-й зоны) после 7-10 суток;
- прямой билирубин составляет больше 20% от общего уровня;
- гипертрофированная печень и селезенка;
- обесцвечивание каловых масс;
- темный цвет мочи.
Итак, наблюдение за желтухой у новорожденных осложнено такими аспектами, как повышенная динамика ничем не осложненных форм, при которых необходимы лишь вскармливание и минимальный уход, без приема медикаментов. Также это, безусловно, угроза получить осложнения, если вовремя не выявить патологический характер гипербилирубинемии, что требует предельной ответственности врача при подтверждении диагноза и назначении курса лечения.
Для того, чтобы вовремя заметить угрожающие здоровью симптомы, нужно следовать четкому плану действий, установленному в ходе мировой медицинской практики. Это позволит предупредить развитие билирубиновой энцефалопатии, которая появляется при появлении осложнений в ходе непрямой гипербилирубинемии, независимо от ее характера, а также поставить верный диагноз и план лечения. Следование правильному алгоритму наблюдения дает возможность избежать большого количество ненужных и вредных вмешательств (инфузий и лечения медикаментами), а также госпитализации, которая становится преградой в общении матери и ребенка.